Einige photodynamische Strategien zielen darauf ab, eine starke Reaktion des Immunsystems gegen den Krebs zu provozieren. In diesen Strategien könnte der Schlüssel zur Beseitigung der Metastasen liegen, Ansammlungen von bösartigen Zellen aus dem Primärtumor außerhalb von diesem. Metastasen haben oft tödliche Folgen. Bei Brustkrebs beispielsweise stirbt niemand an dem Krebs in der Brust. Mindestens 99 % der Brustkrebstodesfälle beruhen auf Metastasen, in der Regel in Knochen, Leber, Lunge oder Gehirn. Viele andere Krebspatienten mit Metastasen erleiden ein ähnlich tragisches Schicksal im Rahmen der konventionellen Behandlung. Wir bezeichnen den photodynamischen Ansatz der Immuntherapie als Immun-PDT oder Photoimmuntherapien. Die vier Hauptmethoden sind:
- Niedrigdosierte PDT mit Immunadjuvantien
- Photoimmuntherapie
- PDT-Vakzinen
- Systemische Lichtbehandlung
Auch wenn sich die meisten Studien über photodynamische Behandlungen stark auf Hautkrebs konzentrieren, können viele andere Arten von Krebs (z. B. malignes Melanom und Krebserkrankungen von Lunge, Blase, Dickdarm und Brust) mit diesen auf Licht basierenden Strategien behandelt werden, und ihr Potential, Krebsremissionen zu verlängern, scheint vielversprechend zu sein. Im Folgenden wird eine kurze Einführung in die vier Hauptstrategien gegeben, die unter den Oberbegriff der Immun-PDT fallen:
Niedrigdosierte PDT mit Immunadjuvantien
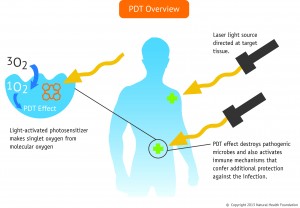
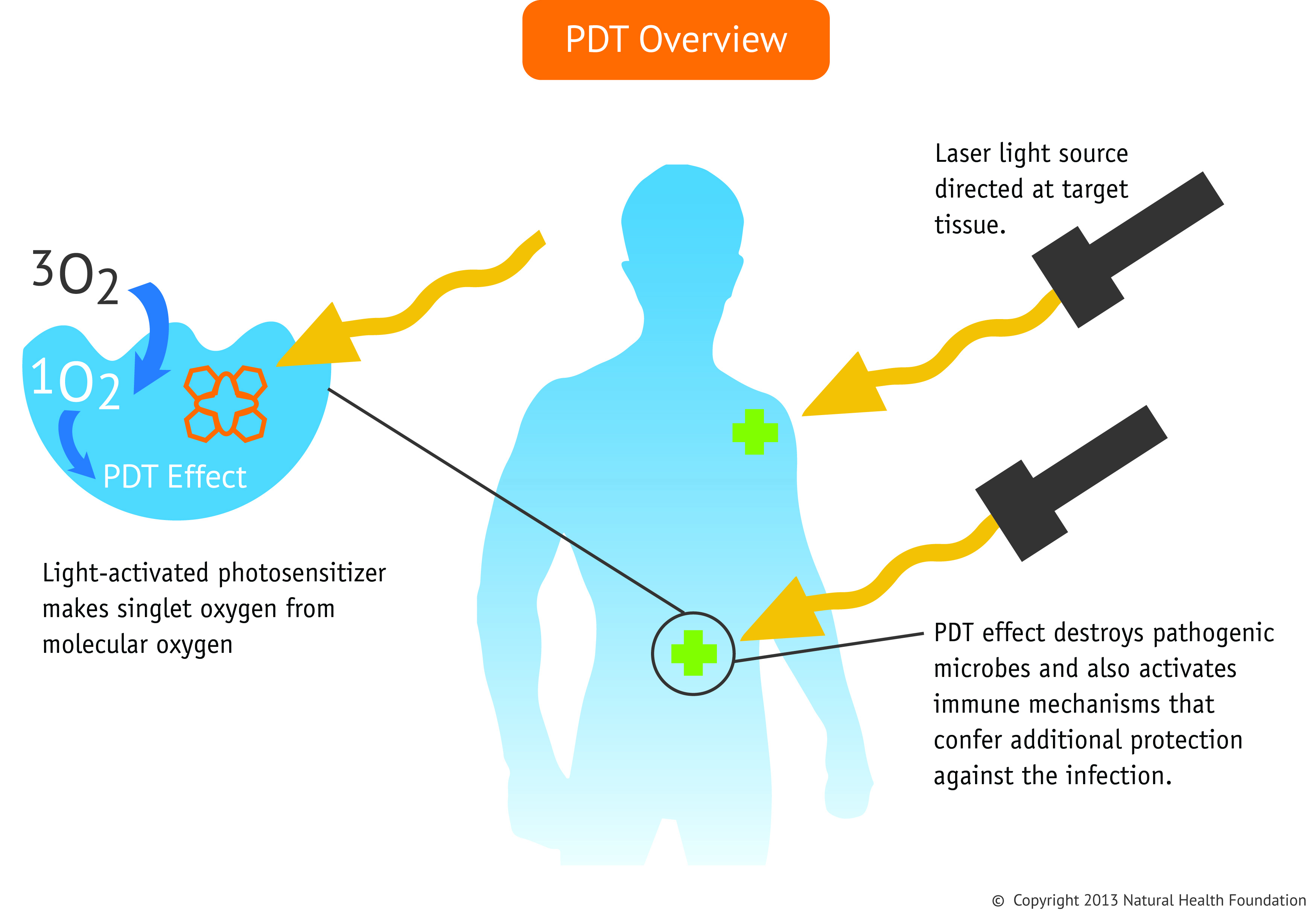
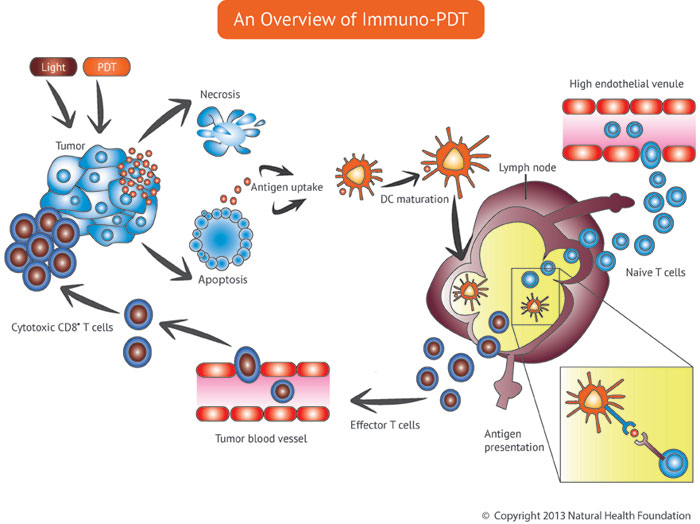
Die standardmäßige PDT hilft, die körpereigene Anti-Krebs-Immunantwort zu aktivieren; jedoch ist diese Reaktion im Allgemeinen zu schwach, um eine wesentliche Wirkung auf Metastasen zu haben. Niedrigdosierte PDT kann mit immunmodulierenden Substanzen, in der Fachsprache als Immunadjuvantien bezeichnet, kombiniert werden, um dem Immunsystem zu helfen, den Krebs besser zu erkennen und aktiver zu reagieren. Es ist wichtig, sich darüber im Klaren zu sein, dass die Immunadjuvantien selbst weitgehend wirkungslos gegen Krebs sind. Ohne die PDT könnten die Krebszellen nicht erkannt werden. Bildlich gesprochen ist es so, dass die Krebszellen einen „Pass“ haben, aber der Inhaber des Passes wird nicht als potenzielle Bedrohung für die nationale Sicherheit erkannt. Die PDT kann eine Veränderung der äußeren Oberfläche der Krebszelle auslösen – des Gesichts im Pass, um im Bild zu bleiben. Dank der niedrigdosierten PDT werden die Krebszellen nun als eine potentielle Bedrohung erkannt, und eine Immunantwort wird ausgelöst. Zugleich verstärkt die Hinzufügung von Immunadjuvantien die Anti-Krebs-Immunantwort gegen den Krebs. Dies ist ein weiterer Bereich, in dem Forschungsbedarf besteht, aber wir sind überzeugt, dass hier ein großes Potenzial bezüglich metastatischer Krebserkrankungen liegt. Wichtig ist allerdings, dass die PDT niedrig dosiert ist, und dass Immunadjuvantien eingesetzt werden. Beschreibung: Bei der Immun-PDT wird die Anti-Krebs-Immunabwehr in spezifischer Weise aktiviert, um eine wirksame Reaktion auf die Krebserkrankung hervorzurufen. Die PDT bewirkt, dass der Tumor beim Abbauprozess (Nekrose) Antigene freisetzt. Die dendritischen Zellen können die Tumorantigene erkennen und in die Lymphknoten einwandern, wo sie im Zusammenspiel mit T-Zellen eine starke Immunreaktion gegen den Krebs auslösen.
Photoimmuntherapie: Ein patentierter Ansatz
Bei der Photoimmuntherapie oder PIT kann es sich um zwei sehr unterschiedliche Strategien handeln. Die erste ist ein patentierter Ansatz einer unserer Schwestergesellschaften. Bei diesem Ansatz liegt der Photosensibilisator in einer stabilen, aber oxidierten Form vor. Oxidation bedeutet, dass das Mittel in Gegenwart von Sauerstoff und Licht erzeugt wird. Das Ungewöhnliche an diesem patentierten Ansatz liegt darin, dass der Oxidationsprozess außerhalb des Körpers, vor der Verabreichung des Licht-Sensibilisierungsmittels erfolgt. Dieser oxidierte Photosensibilisator wird dann in den Körper injiziert. Im Körperinneren sammelt sich das Mittel bevorzugt im Tumor an und verändert die Präsentation der Tumorantigene (Proteine auf der Oberfläche des Tumors). Das Immunsystem kann dann erkennen, dass ein Krebs vorhanden ist und beseitigt werden muss.
Antikörper-basierte Photoimmuntherapie
Bei einer anderen Form der Photoimmuntherapie wird der Photosensibilisator an einen Antikörper gebunden, damit das Arzneimittel selektiver an das Tumorgewebe abgegeben werden kann. Der Antikörper ist spezifisch gegen ein Protein, das auf der Oberfläche des Tumors vorhanden ist, so dass er wie ein Lenkflugkörper spezifisch den Tumor ansteuert. Dann wird der Tumor mit Licht bestrahlt, wodurch dessen Zerstörung ausgelöst wird. Idealerweise erreicht der am Antikörper gebundene Photosensibilisator die empfindlichsten Teile der Krebszelle wie z. B. die Lysosomen, die Verdauungsenzym enthalten. Die Zerstörung der Lysosomen bewirkt, dass sich die Krebszellen aufgrund der Freisetzung der Enzyme selbst verdauen. Dies führt zu einem selektiveren und fokussierteren Behandlungseffekt und ermöglicht es, niedrigere Dosen von Photosensibilisator und auch niedrigere Dosen von Licht zu verwenden.
PDT-Vakzinen
Ein dritter Ansatz der Photoimmuntherapie ist PDT-Vakzinen, ein mehr ganzkörperlicher Ansatz. Bei dieser Strategie wird eine Probe des Tumorgewebes genommen und dann homogenisiert. Anschließend wird dem Gewebe Photosensibilisator hinzugefügt. Der Photosensibilisator wird dann mit Licht aktiviert, wodurch die Entwicklung eines Impfstoffs ermöglicht wird. Bei diesem Szenario ändert PDT die Konfiguration der Antigene auf der Oberfläche der Krebszellen, was zu einem wirksameren Impfstoff führt. Ein alternativer Ansatz besteht darin, den Photosensibilisator in den Tumor zu injizieren, der dann mit Licht bestrahlt, chirurgisch entfernt und homogenisiert wird. Nach dem Sterilisieren der Zubereitung kann die PDT-Vakzine aus dem homogenisierten Tumorgewebe erzeugt werden. PDT-Impfung ist ein experimenteller Ansatz, der zu einer besseren Kontrolle von metastasierendem Krebs führen könnte.
Systemische Lichtbehandlung (SYLT)
Die systemische Lichtbehandlung (SYLT) ist ein neuer Licht-basierter Ansatz in der Krebstherapie, der ursprünglich in Moskau (Russland) entwickelt wurde. Das Grundprinzip von SYLT ist eine Aktivierung des im Blut kreisenden Photosensibilisators durch Ganzkörper-Lichtexposition, ohne eine direkte zytotoxische Wirkung auf die Zellen zu erzeugen. Bei dieser Strategie geht der Photosensibilisator im Körperinneren aus seinem Grundzustand in den oxidierten Zustand über. Der oxidierte Photosensibilisator sammelt sich in erkrankten Bereichen wie Geschwulsten oder Infektionen an. Während der SYLT wird das Licht dem Patienten mit einem Laser oder LED, Leuchtstoffröhren, Leuchtkästen oder selbst Sonnenlicht verabreicht. Das Ziel ist es, einen möglichst großen Teil des Körpers zu bestrahlen. Klinische Beobachtungen lassen bisher erkennen, dass SYLT gegen die meisten Krebsarten wirksam ist. Ein Hauptvorteil der SYLT ist, dass sie anscheinend Primärtumoren und Metastasen mit gleicher Wirksamkeit bekämpfen kann. Unsere Kollegen in Moskau haben viele Fälle dokumentiert, in denen Patienten mit verschiedenen Tumorarten erfolgreich mit SYLT behandelt wurden. Unterstützen Sie uns durch den Kauf unseres Buchs Die Medizin des Lichts und von E-Books unserer E-Book-Reihe von Photoimmune Discoveries.


 English
English Français
Français Deutsch
Deutsch Nederlands
Nederlands